Экстракорпоральное оплодотворение (ЭКО), также известное как IVF, — это процедура, при которой яйцеклетки оплодотворяются в лабораторных условиях, а не в организме пациентки. В буквальном смысле «in vitro fertilization» означает «оплодотворение в стекле», потому что процесс происходит в специальной стеклянной лабораторной пробирке. Лечение ЭКО состоит из множества различных процедур, называемых циклом лечения, которые необходимы для успешного наступления беременности у пациентки.
Успешная процедура ЭКО включает следующие этапы:
- Первичная консультация врача;
- Анализ спермы партнёра;
- Обследование для выявления причин бесплодия;
- Гормональная стимуляция;
- Наблюдение за ростом фолликулов с помощью ультразвука;
- Пункция фолликулов (забор яйцеклеток);
- Оплодотворение яйцеклеток в лаборатории;
- Перенос эмбрионов в матку;
- Поддерживающая терапия для сохранения беременности;
- Тест на беременность для проверки успешности процедуры.
Рекомендации и требования для процедуры ЭКО
ЭКО рекомендуется в случаях, когда у женщины непроходимы маточные трубы, у партнёра низкое качество спермы или диагностировано другое бесплодие неясного происхождения.
Чтобы получить наилучшие результаты лечения, важно, чтобы в организме женщины созревали яйцеклетки, а матка была готова принять оплодотворённые яйцеклетки.
Для назначения лечения ЭКО пара должна соответствовать следующим критериям:
- Мужчина должен быть способен выделять сперматозоиды, либо сперматозоиды должны быть обнаружены в его яичках (в особых случаях их можно получить непосредственно из яичек или придатка в центре лечения бесплодия);
- В яичниках женщины должны созревать яйцеклетки при контролируемой стимуляции;
- У женщины должна быть нормальная и здоровая матка;
- Пара не должна страдать венерическими или инфекционными заболеваниями.
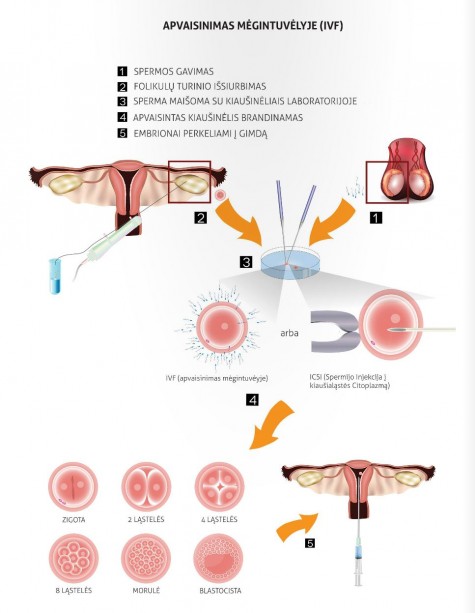
Процесс
Сначала пациентке назначают препараты, которые временно подавляют действие гормонов, отвечающих за выработку яйцеклеток. Это обязательный этап для подготовки к стимуляции яичников.
После подготовки начинается стимуляция яичников. Она проводится с помощью лекарственных препаратов — ежедневно вводится определённая доза медикаментов. Такая стимуляция позволяет организму выработать достаточное количество яйцеклеток для оплодотворения.
Цель стимуляции — получить больше яйцеклеток и лучшего качества, чем в естественном цикле. Чем больше яйцеклеток, тем выше вероятность получения большего количества эмбрионов для переноса в матку.
Чтобы обеспечить правильную и безопасную стимуляцию, регулярно проводится контроль эффективности лекарств с помощью ультразвукового исследования и анализов крови.
Когда ультразвук и анализы крови показывают достаточное количество фолликулов и яйцеклеток, назначается ещё одна инъекция препарата. Её цель — обеспечить окончательное созревание яйцеклеток перед их извлечением.
Яйцеклетки извлекаются через влагалище с помощью очень тонкой специальной иглы под контролем ультразвука. Процедура проводится под общей анестезией и обычно выполняется как однодневная процедура в центре лечения бесплодия.
В день извлечения яйцеклеток партнёр пациентки должен предоставить образец спермы. В лаборатории из этого образца отбирают самые подвижные и здоровые сперматозоиды.
После извлечения яйцеклетки помещают в специальную лабораторную чашку вместе с подготовленными сперматозоидами. Яйцеклетки и сперматозоиды инкубируются в лабораторных условиях для осуществления оплодотворения. Примерно через 16 часов проверяется, произошло ли оплодотворение.
Если оплодотворение произошло, оплодотворённые яйцеклетки выращиваются в лаборатории примерно 2–5 дней. После этого обычно два эмбриона переносятся непосредственно в матку, а остальные замораживаются.
Перенос выполняется тонким специальным катетером через влагалище и шейку матки. В большинстве случаев процедура безболезненна.
Через 14 дней после переноса проводится тест на беременность. Если результат положительный и процедура считается успешной, через 2–3 недели выполняется ультразвуковое исследование, чтобы убедиться, что эмбрион здоров, жив и успешно прикрепился к матке.
Процедура ICSI (интрацитоплазматическая инъекция сперматозоида)
ICSI — это один из самых современных и эффективных методов лечения мужского бесплодия. Он проводится вместе с процедурой ЭКО.
ICSI рекомендуется в случаях, когда:
- в яичках мужчины вырабатывается очень мало сперматозоидов;
- сперматозоиды не способны самостоятельно проникнуть через защитную оболочку яйцеклетки;
- наблюдается крайне низкая подвижность сперматозоидов;
- сперма получена непосредственно из яичек во время других процедур.
Этот метод позволяет эффективно помочь даже при самых тяжёлых формах мужского бесплодия.
ICSI рекомендуется, если у пациента диагностированы следующие нарушения:
- Низкое количество сперматозоидов (олигоспермия);
- Плохая подвижность сперматозоидов (астеноспермия);
- Большое количество патологических форм сперматозоидов (тератоспермия);
- Отсутствие оплодотворения яйцеклеток при предыдущем ЭКО;
- Обструктивная или идиопатическая азооспермия;
- Нарушения, связанные с окислительным повреждением спермы.
Как проводится процедура ICSI
В большинстве случаев ICSI проводится как часть процедуры ЭКО. Поскольку обе процедуры выполняются в лабораторных условиях, обычное ЭКО с ICSI и ЭКО без ICSI мало отличаются.
Как и при стандартном ЭКО, пациентке назначают препараты для стимуляции роста яйцеклеток. Рост и развитие фолликулов контролирует гинеколог.
Когда организм пациентки вырабатывает достаточное количество фолликулов, яйцеклетки извлекают с помощью специальной микроскопической иглы.
На этом этапе используется образец спермы, который партнёр пациентки должен предоставить самостоятельно (дома или в центре лечения бесплодия), если не используется донорская или заранее замороженная сперма.
Извлечённые яйцеклетки помещают в специальную среду. Затем с помощью микроскопической иглы в каждую яйцеклетку вводят один сперматозоид.
Если оплодотворение прошло успешно и полученные эмбрионы здоровы, до трёх эмбрионов переносятся в матку для начала беременности, а остальные замораживаются.
После процедуры ICSI процент оплодотворения яйцеклеток выше, чем при обычном ЭКО (более 70% против примерно 50%). Однако общий процент наступления беременности и рождения ребёнка остаётся примерно таким же — около 25%.